Виды лечения

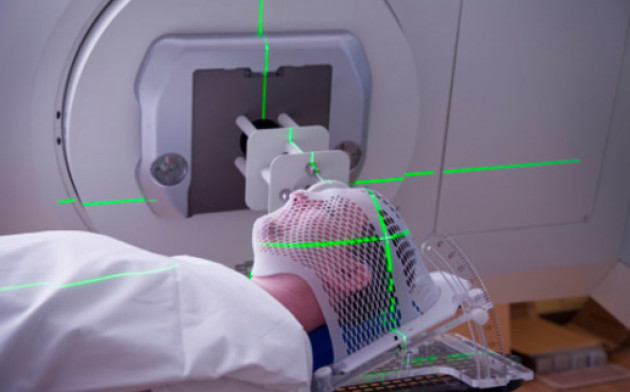


Важный принцип лечения опухолей ЦНС — помочь пациенту сохранить качество жизни, а не только воздействовать на злокачественные клетки. Поэтому врачи выбирают методы, которые одновременно будут и эффективными, и щадящими для здоровых тканей. То, как будет проводиться лечение опухоли мозга, планирует врач, но пациенту важно знать, что с ним будет происходить.
Какой вид лечения выбрать?
Методы лечения
Чтобы определиться с планом лечения, врач учитывает размеры и расположение опухоли, скорость ее роста, состояние здоровья пациента и множество других факторов. Во время терапии злокачественных новообразований обычно используют несколько методов лечения, например, сначала выполняют операцию, а потом проводят химиотерапию. Также виды лечения можно комбинировать между собой: допустим, одновременно проводить химиотерапию с лучевой терапией.
В выборе лечения онкологи, радиологи и нейрохирурги опираются на данные об эффективности и безопасности тех или иных методик. Врачи решают, как лечить опухоль мозга, коллегиально, учитывая протоколы терапии и мнение специалистов из нейроонкологической команды. В нее входят нейроонкологи, нейрохирурги, медицинские физики и при необходимости другие врачи, например эндокринологи или офтальмологи. Такой подход позволяет учесть несколько мнений и вместе найти вариант, оптимальный для пациента.
Хирургическое лечение опухоли головного мозга
Хирургическое вмешательство — ключевой этап лечения. До операции обычно выполняют магнитно-резонансную томографию с введением контрастного вещества. Это нужно, чтобы определить размеры, форму и расположение опухоли мозга и точно спланировать объем операции.
Если возможно, проводят радикальное вмешательство и удаляют опухоль полностью. Когда полное удаление невозможно, делают циторедуктивную операцию, чтобы уменьшить размеры новообразования. Такое вмешательство дополняют химиотерапией или лучевой терапией.
Если удалить опухоль нельзя, но важно улучшить состояние пациента, выполняют паллиативную операцию.
Чтобы проводить нейрохирургические операции эффективно и безопасно, используют ряд специальных технологий, например нейрофизиологический мониторинг или интраоперационную мультимодальную навигацию. Нейрофизиологический мониторинг непрерывно контролирует работу нервной системы во время операции. А интраоперационная мультимодальная навигация отслеживает положение хирургического инструмента. Такие технологии помогают точно удалять опухоль и исключать повреждение функционально важных зон мозга.
Лучевая терапия
Во время лучевой терапии на злокачественные клетки воздействуют ионизирующим излучением. Метод эффективен, но излучение также повреждает и здоровые клетки. Чтобы побочных эффектов было как можно меньше, важно точечно воздействовать на новообразование и минимально затрагивать здоровые ткани.
Чтобы воздействие было точным, нужно сохранять неподвижность облучаемой области. Для этого на время облучения надевают специальные маски или рамы, которые помогают фиксировать голову и защищают от случайных движений.
При любом методе лучевой терапии врачи сначала проводят топометрию, чтобы определить точное расположение, форму и размеры новообразования. Дозу облучения рассчитывают с помощью специальной планирующей системы.
Дополнительно готовят визуализацию мишени — изображение опухоли. Это нужно, чтобы правильно облучить злокачественные клетки и не затронуть здоровые ткани.
Лучевая терапия бывает конформной или стереотаксической:
- Конформная — локальное облучение, которое воздействует на весь объем новообразования и при этом минимально затрагивает здоровые ткани. Есть несколько видов конформной терапии, например 3D CRT, при которой облучение планируют в 3D-формате — с высокой точностью даже для новообразований сложной формы. Другая методика, IMRT позволяет изменять интенсивность дозы облучения. VMAT — технология, при которой можно менять интенсивность прямо во время облучения. IMRT и VMAT сохраняют здоровые ткани там, где это особенно важно, например, если опухоль находится рядом со зрительным нервом или спинным мозгом.
- Стереотаксическая — точечное облучение, которое используют для новообразований небольшого размера. На них однократно воздействуют большой дозой облучения. Есть несколько методов стереотаксической терапии, например кибер-нож, гамма-нож и протонная терапия.
Химиотерапия
При химиотерапии используют цитостатики — специальные препараты, которые уничтожают злокачественные клетки. В результате лечения они перестают делиться и расти. Недостаток цитостатиков состоит в том, что они воздействуют не только на новообразование, но и на весь организм. Из-за этого во время химиотерапии появляются побочные эффекты: тошнота, рвота, слабость, выпадение волос и другие. Выраженность некоторых симптомов можно уменьшить с помощью дополнительных лекарств, например противорвотных или обезболивающих.
Кроме того, чтобы уменьшить побочные эффекты и при этом эффективно воздействовать на опухоль, врач точно рассчитывает дозировку препаратов. Она зависит от многих параметров: возраста, веса пациента, состояния его здоровья, вида и скорости роста опухоли. Обычно лекарства принимают в виде таблеток или вводят внутривенно.
Для лечения опухолей головного и спинного мозга иногда используют только химиотерапию, но чаще всего врач применяет несколько методов лечения. Например, адъювантная химиотерапия проводится после удаления новообразования или даже во время него. Она закрепляет результат операции, уничтожает опухолевые клетки, которые могли после нее остаться, и метастазы.
Неоадъювантную химиотерапию назначают до операции, чтобы уменьшить объем вмешательства и размеры опухоли, а также оценить ее чувствительность к цитостатикам и снизить риск рецидива.
После основного этапа лечения могут использовать поддерживающую химиотерапию. Ее применяют при наличии метастазов или высокой вероятности их возникновения.
Другие методы
Кроме стандартных способов лечения существуют новые, но уже хорошо исследованные методы.
Таргетная терапия
Таргетная терапия помогает уничтожить опухолевые клетки или замедлить их рост, не затрагивая здоровую ткань. Препараты для таргетной терапии действуют на клетки с генетическими нарушениями, из-за которых они быстро делятся и формируют опухоль. Метод обычно применяют после стандартного лечения: операции, химиотерапии или лучевой терапии.
Особенность метода заключается в способе доставки препарата. Его «упаковывают» в наночастицы и внутриклеточные пузырьки, чтобы лекарство могло преодолеть гематоэнцефалический барьер. Это фильтр нервной системы, который не пропускает в головной мозг микроорганизмы и некоторые лекарства.
Иммунотерапия
Иммунотерапевтические препараты обучают иммунную систему атаковать злокачественные клетки. Сделать это можно несколькими способами. При CAR-T терапии используют T-лимфоциты. Их модифицируют так, чтобы они распознавали злокачественные клетки и запускали в них апоптоз — механизм клеточной гибели. Другой вариант лечения — использование дендритных клеток. Это лейкоциты, которые показывают Т-лимфоцитам злокачественные клетки, чтобы они атаковали новообразование.
Флеш-терапия
Флеш-терапия — вариант лучевой терапии, при котором облучение проводится короткими, но мощными импульсами. Продолжительность облучения не превышает нескольких сотен миллисекунд. Это уменьшает повреждение здоровых тканей и одновременно усиливает воздействие на злокачественные клетки.
Интравентрикулярная химиотерапия
При этом методе лечения опухолей ЦНС препарат для химиотерапии вводят в ликвор — жидкость, которая заполняет особую структуру, желудочки головного мозга. Для этого используют резервуар Оммайя, который состоит из двух частей:
- пластикового устройства в форме купола, внутри которого есть пространство для лекарства;
- тонкой гибкой трубки, которую вводят в один из желудочков головного мозга.
Резервуар размещают во время операции. И после лечения его обычно не извлекают. Такой способ введения позволяет обойти гематоэнцефалический барьер, а концентрация препаратов в ЦНС становится более высокой, и они действуют эффективнее.
ВДХТ с ауто-ТГСК
ВДХТ — это высокодозная химиотерапия, во время которой пациенту вводят максимальную дозу препарата, которую рассчитывает врач. Во время лечения погибают не только опухоль, но и клетки костного мозга. Чтобы их восстановить, пациенту вводят его же стволовые клетки, сохраненные заранее, до процедуры. Это этап ауто-ТГСК — трансплантации гемопоэтических (кроветворных) стволовых клеток, которые получают у самого пациента. Также можно использовать донорские клетки, и тогда метод будет называться ВДХТ с алло-ТГСК. Все этапы лечения такие же, как при ВДХТ с ауто-ТГСК, кроме последнего, когда пациенту вводят не его собственные, а донорские клетки костного мозга.
Заключение
Лечение в каждом случае планируют так, чтобы не только остановить рост новообразования и уничтожить опухолевые клетки, но и исключить тяжелые последствия для здоровья в ближайшем и отдаленном будущем. Специалисты стараются сохранить сохранить функции мозга и не нарушить работу внутренних органов. Сейчас в арсенале онкологов есть много методов, которые позволяют это сделать.
Источники
- Клинические рекомендации «Первичные опухоли центральной нервной системы», Ассоциация онкологов России, 2020.
https://oncology-association.ru/wp-content/uploads/2020/09/pervichnye_opuholi_cns.pdf- Карташев А.В., Бочкарева Т.Н., Анохина А.С. FLASH-терапия: перспективное направление в борьбе с опухолью // Вестник рентгенологии и радиологии. – 2021. – №4. – С. 240–246.
https://www.russianradiology.ru/jour/article/viewFile/658/383- Кулева С.А., Друй А.Е. Иммунология и перспективы иммунотерапии первичных злокачественных опухолей ЦНС: адоптивная клеточная терапия и виротерапия // Вопросы онкологии. – 2020. – №3.
