Нейробластома ЦНС

Что такое нейробластома ЦНС
Нейробластома ЦНС может возникнуть в результате первичного поражения головного мозга или распространения, то есть метастазирования из других органов, так называемой, «классической нейробластомы». В первом случае от врача можно услышать такой диагноз: «Нейробластома с первичной манифестацией в пределах ЦНС с активацией гена FOXR2». Далее, подразумевая этот диагноз, мы будем использовать для удобства сокращенный термин — нейробластома ЦНС.
Нейробластома ЦНС считается редкой эмбриональной опухолью. Чаще всего наблюдается у детей 3-10 лет. Мальчики и девочки болеют с одинаковой частотой.
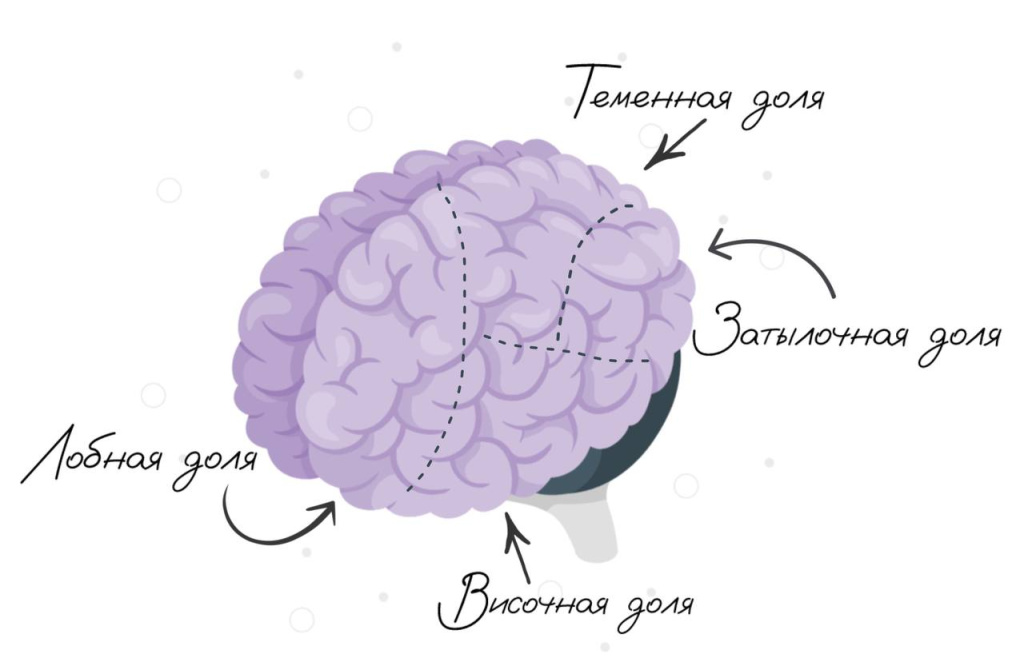
Нейробластома ЦНС может возникать в различных отделах головного и спинного мозга. Но чаще всего располагается в одном из больших полушарий головного мозга: обычно в лобной, височной и теменной долях. В 40% случаев опухоль распространяется на базальные ядра — скопления серого вещества в глубоких слоях больших полушарий. Реже нейробластома возникает в затылочной доле.
Почему возникает нейробластома
Ученые пока не могут назвать точную причину образования нейробластомы ЦНС. Предполагается, что нарушения в развитии клеток нервной системы начинается еще до рождения ребенка. Но какие именно факторы на это влияют, пока неясно.
Как проявляется нейробластома ЦНС у ребенка
Симптомы нейробластомы зависят от того, в каких областях головного мозга расположена опухоль. Но чаще всего нейробластома ЦНС проявляется головной болью, тошнотой и рвотой вследствие повышенного внутричерепного давления, а также судорогами.
Если у ребенка появились указанные выше симптомы, это еще не означает, что у него нейробластома. Однако родителям и близким стоит обязательно выяснить их причину у врача.
Как понять, что у ребенка нейробластома ЦНС
Чтобы обнаружить место расположения нейробластомы и оценить распространенность опухолевого процесса, врач назначит два МРТ-исследования головного и спинного мозга:
- без контрастирования,
- с контрастированием.
После введения контрастного вещества структура опухоли и особенности ее кровоснабжения становятся более отчетливыми. Отметим, что во время МРТ ребенок должен быть неподвижным, поэтому совсем маленьким детям процедуру проводят под наркозом.
Операция при нейробластоме ЦНС, а дальше снова обследование

Какое лечение будут проводить ребенку, зависит от его возраста, расположения и распространенности опухоли. Но сначала всегда проводят операцию.
Нейрохирург изучает результаты МРТ и определяет оптимальный объем оперативного вмешательства. Также перед операцией врач консультируется с детским онкологом.
Опухоль стараются удалить полностью, но это не всегда получается, потому что она может располагаться рядом с жизненно важными структурами мозга.
После операции врачи проводят комплексное обследование, чтобы выяснить, возникла ли нейробластома ЦНС в результате первичного поражения головного мозга или метастазирования «классической нейробластомы». Его нужно закончить на 14-28 день после операции.

После комплексного обследования онкологи продолжают терапию с учетом возраста ребенка и протокола лечения.
Детям с нейробластомой ЦНС также необходима консультация врача-генетика. Специалист проведет дополнительные исследования, чтобы проверить, есть ли у ребенка какое-то генетическое заболевание. Эта информация нужна онкологам, чтобы оценить возможности программного лечения. Дело в том, что при определенных наследственных заболеваниях и синдромах нельзя использовать некоторые химиотерапевтические препараты.
Андрей Левашов, врач-детский онколог, старший научный сотрудник «НМИЦ онкологии им. Н.Н.Блохина», «НМИЦ нейрохирургии им. акад. Н.Н. Бурденко», к.м.н.:
— Например, за последние пять лет в ФГБУ «НМИЦ нейрохирургии им. акад. Н.Н. Бурденко» и ФГБУ «НМИЦ онкологии им. Н.Н. Блохина» было четыре пациента с нейробластомой с первичной манифестацией в пределах ЦНС с активацией гена FOXR2. У двоих из них обнаружили генетические заболевания.
Лечение нейробластомы ЦНС у детей
Лечение нейробластомы ЦНС проводят по стандартному протоколу с учетом индивидуальных особенностей ребенка, например, состояния его здоровья и самочувствия после операции.
Ребенку могут провести индукционную химиотерапию, чтобы максимально уменьшить размеры опухоли и оценить, как пациент реагирует на химиотерапию.
Также врачи применяют лучевую терапию в два этапа. Во время краниоспинального этапа облучают весь объем головного и спинного мозга, а при локальном — зону первичного поражения. Иногда лучевую терапию проводят вместе с химиотерапией.
Еще один этап лечения — курсы поддерживающей химиотерапии. Они нужны, чтобы усилить эффект от предшествующего лечения. Такой тип химиотерапии считается менее интенсивным, но, к сожалению, все равно токсичным.
Сколько курсов химиотерапии и лучевой терапии потребуется ребенку, зависит в том числе от его возраста.
Трансплантацию гемопоэтических стволовых клеток в обществе часто называют «трансплантацией костного мозга». При аутологичном варианте ТГСК ребенку вводят его же гемопоэтические стволовые клетки, которые заранее взяли у него и заморозили.
Детям до четырех лет проведут лечение по одной из двух схем:
-
Три курса индукционной химиотерапии, курс лучевой терапии (краниоспинальный и локальный этапы) и шесть курсов поддерживающей химиотерапии;
-
Три курса индукционной химиотерапии, два курса высокодозной химиотерапии с трансплантацией аутологичных гемопоэтических стволовых клеток (алло-ТГСК) и курс лучевой терапии (краниоспинальный и локальный этапы).
Андрей Левашов:
— Сегодня нейроонкологическое сообщество постепенно отказывается от второго варианта терапии, потому что хороших результатов удается достичь при первой схеме лечения.Лечение детей старше четырех лет зависит от объема опухоли, которая осталась после операции (остаточный объем) и наличия метастазов. Исходя из этого, специалисты выберут одну из схем:
-
Один курс лучевой терапии (краниоспинальный и локальный этапы) в сочетании с химиотерапией и восемь курсов поддерживающей химиотерапии;
-
Два курса индукционной химиотерапии, курс лучевой терапии (краниоспинальный и локальный этапы) в сочетании с химиотерапией и четыре курса поддерживающей химиотерапии.
Первая схема лечения подходит пациентам без метастазов и с небольшим остаточным объемом опухоли. Второй вариант врачи рекомендуют детям с метастатическим поражением и большим объемом опухоли, которая осталась после операции.
Какие могут быть осложнения после лечения
Понимаем, что родители и другие близкие не всегда готовы к тому, что после длительного лечения опухоли у ребенка появятся осложнения. Но такое случается, поэтому важно знать, какие побочные реакции могут возникнуть и как с ними борются врачи.
Химио- и радиоиндуцированные отеки и некрозы (разрушение ткани) в зоне опухоли, а также гигромы — полости, заполненные жидкостью. Могут возникнуть на фоне химиотерапии и лучевой терапии, а также усиливаться, если у ребенка ранее уже был отек ткани мозга рядом с опухолью. Эти осложнения могут провоцировать появление судорог. Для их лечения врач порекомендует специальные препараты — антиконвульсанты.
Порэнцефалия. После операции у ребенка могут возникнуть единичные или множественные полости, заполненные жидкостью, которые сообщаются с желудочковой системой. В головном мозге есть четыре желудочка, сосудистые сплетения которых производят ликвор — спинномозговую жидкость (СМЖ). Ликвор постоянно циркулирует, защищая головной и спинной мозг от повреждений и поддерживая внутричерепное давление. При порэнцефалии ликвор не может нормально циркулировать, из-за чего может повышаться внутричерепное давление.
Андрей Левашов:
— Для лечения этих осложнений врачи применяют комплексный подход. Одновременно используют лекарственные препараты и хирургическое лечение. Хирурги проводят так называемые ликворошунтирующие операции, во время которых восстанавливают циркуляцию ликвора по «обходным путям».Эндокринные нарушения и изменения осевого скелета — позвоночника, грудной клетки и костей таза. При некоторых видах гормонального дисбаланса врачи применяют заместительную гормональную терапию (ЗГТ).
Когнитивные нарушения. Это снижение функций головного мозга, которые помогают воспринимать, анализировать, запоминать и обмениваться информацией из окружающего мира. У ребенка может меняться поведение и настроение, ухудшаться память. Ему может стать сложнее на чем-то сосредоточиться. Для лечения подобных нарушений следует обратиться к неврологу.
Чтобы вовремя заметить осложнения и начать лечение, ребенок должен регулярно наблюдаться у специалистов нейроонкологической команды — детского онколога, нейрохирурга, невролога, офтальмолога, эндокринолога и реабилитолога.
Какой прогноз при нейробластоме и может ли случиться рецидив
Вероятный исход заболевания или шансы на выздоровление называются прогнозом. Понимаем, что читать о прогнозе выживаемости может быть непросто. Стоит помнить, что все дети разные. И данные статистики обычно основаны на средних показателях и могут лишь предсказывать исход заболевания.
Прогноз заболевания лучше обсудить с лечащим врачом. Ведь только он знает особенности развития опухоли и ее реакцию на проведенное лечение.
При нейробластоме прогноз зависит от многих факторов: стадии заболевания, размера и расположения опухоли, результатов контрольных обследований и объема проведенного лечения. Возраст ребенка также имеет значение.
В большинстве случаев нейробластома ЦНС протекает благоприятно. Пятилетняя выживаемость составляет около 80-90%.
Если после лечения заболевание возвращается, врачи называют это рецидивом. Поэтому ребенок должен регулярно обследоваться, чтобы быстро обнаружить рецидив нейробластомы и начать терапию, план которой разрабатывается индивидуально.
История пациента с нейробластомой ЦНС: случай из практики врача
Андрей Левашов:
— К нам поступил пациент, которому в три года поставили диагноз «Нейробластома лобной и теменной доли левого полушария головного мозга, FOXR2 позитивный вариант». При манифестации заболевания у ребенка были симптомы повышенного внутричерепного давления: головная боль, тошнота и рвота.
Ранее ему выполнили несколько операций в области первичного расположения опухоли. Однако МРТ-исследование показало, что рост опухоли продолжается. Мы провели лечение по протоколу с учетом возраста ребенка и получили полный ответ уже к этапу лучевой терапии. То есть опухоль почти полностью исчезла после первых трех курсов химиотерапии.
Сейчас лечение уже закончилось и ребенок продолжает наблюдаться у специалистов.
Источники:
- Primary Central Nervous System Neuroblastoma: An Enigmatic Entity https://www.intechopen.com/chapters/77159
- CNS & pituitary tumors. Embryonal tumors. CNS neuroblastoma, FOXR2 activated https://www.pathologyoutlines.com/topic/cnsneuroblastoma.html
- CNS neuroblastoma, FOXR2-activated https://radiopaedia.org/articles/cns-neuroblastoma-foxr2-activated-1
- Primary Central Nervous System Neuroblastoma: An Enigmatic Entity https://www.researchgate.net/publication/352703202_Primary_Central_Nervous_System_Neuroblastoma_An_Enigmatic_Entity
- CNS neuroblastoma, FOXR2-activated and its mimics: a relevant panel approach for work-up and accurate diagnosis of this rare neoplasm https://actaneurocomms.biomedcentral.com/articles/...
- Клинические рекомендации. Нейробластома (дети) / утверждены Минздравом России. — Москва: Центрмаг, 2025. — 244 с.
- Нейробластома: эпидемиология, клиническая презентация и диагностика, учебное пособие / Т. В. Шаманская, Д. Ю. Качанов, Ю. Н. Ликарь, Д. М. Коновалов, М. Э. Дубровина, А. П. Щербаков, А. Е. Друй, Н. А. Андреева, А. С. Шарлай — М.: ФГБУ «НМИЦ ДГОИ им. Дмитрия Рогачева» МЗ РФ. 2024. — 84 с.
- Казанцев А.П. Нейробластома. Современные представлении о стадировании и прогнозе // Вестник ФГБНУ «РОНЦ им. Н.Н. Блохина — Т. 26. — № 3-2015. — С. 3-22.
Фото: ru.freepik.com