
Что такое медуллобластома
Медуллобластома — одна из наиболее распространенных опухолей головного мозга у детей. Злокачественное новообразование чаще всего располагается в черве мозжечка и четвертом желудочке.
Через ликвор злокачественные клетки могут попасть в другие отделы центральной нервной системы (ЦНС), например ствол мозга. Почти у 30% детей диагноз ставят, когда медуллобластома уже распространилась в другие участки головного и спинного мозга, то есть метастазировала.
Медуллобластома редко распространяется за пределы ЦНС. Но если такое происходит, то метастазы, скорее всего, будут в костях. Также опухолевые клетки могут обнаружить в костном мозге, лимфатических узлах и легких.
Медуллобластома имеет два пика заболеваемости: в три — четыре года и в шесть — восемь лет. Реже опухоль встречается у младенцев и подростков. Заболевают в основном мальчики: примерно в два раза чаще, чем девочки.
Причины развития медуллобластомы у ребенка
Медуллобластома — это эмбриональная опухоль. Это означает, что она развивается из незрелых и недифференцированных эмбриональных клеток.
Эмбриональные клетки, как выпускники, могут «поступить» в институт после окончания школы. В организме это называется дифференцировкой: когда клетки развиваются в специализированные и в будущем могут стать любой тканью в организме.
Но иногда выпускники не сдают экзамены и остаются на второй год. Так и некоторые эмбриональные клетки: «застревают» на своем этапе развития и под влиянием неизвестных факторов превращаются в злокачественные. Почему так происходит, пока неясно.

Однако есть ряд наследственных заболеваний, которые повышают риск развития медуллобластомы, например синдром Тюрко, синдром Горлина, анемия Фанкони, синдром Рубинштейна — Тейби и синдром Ли — Фраумени. Подчеркнем, что не у каждого ребенка с наследственным синдромом развивается медуллобластома. Такое бывает примерно в 5% случаев.
Симптомы медуллобластомы у ребенка
Большинство проявлений медуллобластомы неспецифичные. Это значит, что они могут наблюдаться как при других детских опухолях, так и при менее серьезных заболеваниях. Но если родители или другие близкие заметили, что состояние ребенка изменилось, нужно обратиться к педиатру.

Основные проявления медуллобластомы связаны с повышением внутричерепного давления из-за нарушения циркуляции ликвора и различаются в зависимости от возраста ребенка. Симптомы развиваются довольно быстро, примерно в течение одного — трех месяцев.
У младенцев ранними симптомами могут быть:
- увеличение окружности головы;
- выбухание большого родничка;
- расхождение швов костей черепа;
- наклонение головы в сторону или назад;
- усиление срыгиваний;
- рвота «фонтаном»;
- вялость, сонливость, раздражительность;
- регресс приобретенных навыков, например ребенок разучился переворачиваться или стоять.
Также может наблюдаться повышенная возбудимость: малыш дольше плачет или капризничает, ему нужно больше времени, чтобы успокоиться.
У детей более старшего возраста наблюдаются:
- утренняя головная боль, тошнота, рвота;
- головокружение;
- двоение в глазах;
- нистагм — непроизвольные движения (дрожание) глаз;
- ограничение движений глазных яблок — ребенок не может повернуть глаза вправо или влево, посмотреть наверх или вниз;
- нарушения равновесия и координации — ребенок часто падает на спину, походка становится шаткой или неуклюжей.
Еще родители могут заметить изменения аппетита и поведения, например ребенок резко становится замкнутым, перестает общаться с близкими или друзьями.
Диагностика медуллобластомы у ребенка
Диагностика медуллобластомы проходит в два этапа: до и после операции.
До операции проводят МРТ-исследование головного и спинного мозга с контрастированием, чтобы оценить объем хирургического вмешательства. Также ребенка осматривают эндокринолог, офтальмолог, оториноларинголог и невролог.
В первые 24–72 часа после операции выполняют:
- МРТ головного мозга с контрастом, чтобы удостовериться в том, что опухоль полностью удалили. Если нейрохирурги смогли удалить только часть новообразования, то снимки покажут степень распространения медуллобластомы.
- МРТ спинного мозга с контрастом, чтобы узнать, есть ли метастазирование. Можно не повторять, если было выполнено до операции.
На 10–14-е сутки после операции врачи выполняют пункцию спинномозговой жидкости, чтобы узнать, есть ли в ликворе опухолевые клетки.
Чтобы определить гистологический тип медуллобластомы, изучают образец опухоли, который получают во время операции. После чего врач смотрит под микроскопом, из каких клеток состоит новообразование.
В зависимости от вида опухолевых клеток выделяют четыре типа медуллобластомы:
- «классическая» медуллобластома — встречается примерно в 80% случаев. Опухоль состоит из мелких клеток круглой формы;
- крупноклеточная анапластическая медуллобластома — содержит клетки неправильной формы с крупными ядрами;
- нодулярная, или десмопластическая, медуллобластома — чаще наблюдается у младенцев, представлена плотно сгруппированными клетками, которые чередуются круглыми узелками;
- медуллобластома с обширной узловатостью (MBEN) — отличается большим количеством узелков.
Во время молекулярно-биологического исследования определяют молекулярный тип опухоли, который зависит от наличия определенных изменений в хромосомах.
Различают четыре молекулярных вида медуллобластомы:
- SHH — встречаются примерно в 20–25% случаев, чаще у детей младше трех — четырех или пациентов старше 16 лет.
- WNT — развиваются в 10–15% случаев, чаще встречается у детей старше трех лет. WNT-медуллобластомы редко метастазируют и имеют благоприятный прогноз.
- Группы 3 — встречается только у маленьких детей и метастазирует в 45–50% случаев.
- Группа 4 — самый распространенный тип, который встречается в 35% случаев. Медуллобластомой группы 4 чаще заболевают подростки, причем мальчики в три раза чаще девочек.
Врачу важно знать молекулярный и гистологический типы медуллобластомы, чтобы спланировать лечение и поговорить с родителями о возможном развитии заболевания.
Лечение медуллобластомы у детей
Первый этап лечения медуллобластомы — нейрохирургическая операция, во время которой врачи стараются удалить опухоль полностью. Но это не всегда получается.
Если новообразование распространяется на ствол мозга, нейрохирурги не могут полностью удалить опухоль из-за риска осложнений. Например, нарушения дыхания и глотания.
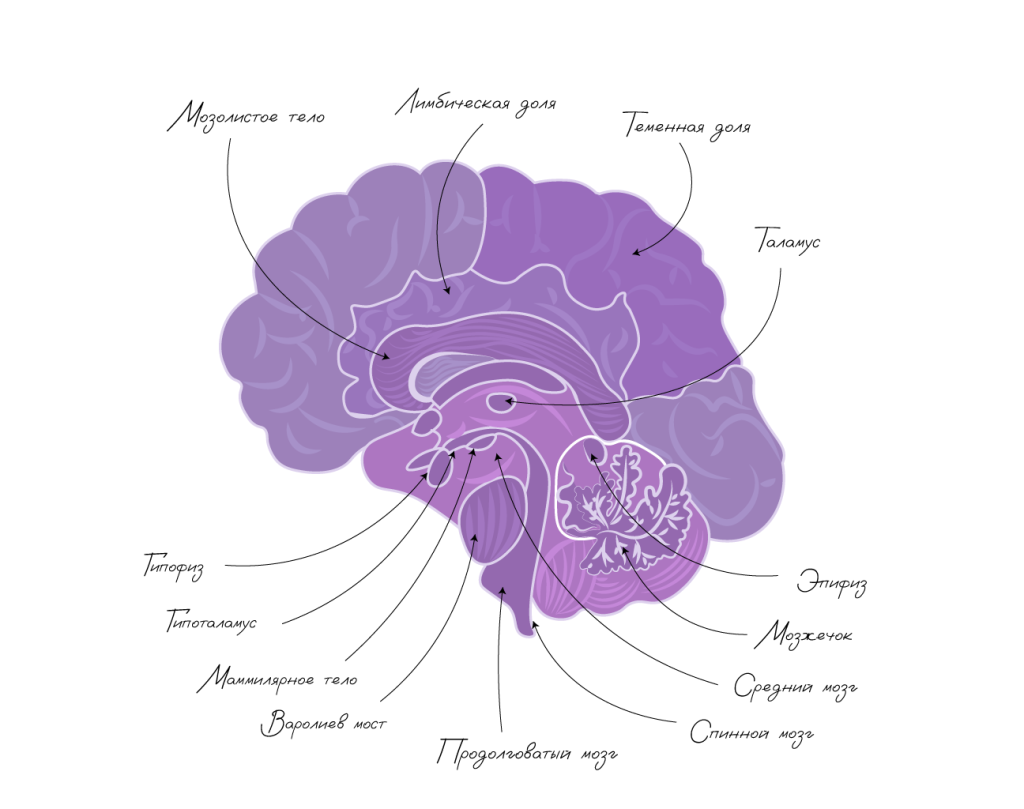
Также полностью удалить медуллобластому не получится, если основная часть опухоли находится в области мосто-мозжечкового угла. Это пространство между продолговатым мозгом, мозжечком и варолиевым мостом.
Если новообразование нельзя удалить полностью, нейрохирурги выполняют субтотальную или частичную резекцию. При этом состояние ребенка улучшается даже в результате неполного удаления.
Дело в том, что основные симптомы медуллобластомы развиваются из-за нарушения циркуляции ликвора. Если удалить участки опухоли, которые сдавливают области, по которым он течет, внутричерепное давление снизится. И ребенка не будут беспокоить головная боль, тошнота и рвота.
Но иногда удаления опухоли недостаточно, чтобы восстановить циркуляцию ликвора. В этом случае врачи выполняют шунтирующие операции — «строят» обходные пути для оттока спинномозговой жидкости.
В этом видео Александр Ким, заведующий отделением нейрохирургии детей ФГБУ НМИЦ им. В. А. Алмазова, врач высшей категории, д.м.н., подробно рассказывает об этапах нейрохирургического лечения
Какое лечение порекомендует врач после операции, зависит от выбранного протокола, возраста ребенка, его самочувствия и распространенности опухоли.
Подчеркнем, что лечение необходимо начинать в первые 28 дней после хирургического удаления медуллобластомы.
Помогаем разобраться
Лучевую терапию проводят в два этапа. Во время краниоспинального этапа облучают весь головной и спинной мозг, а при локальном — только участок с опухолью. Иногда лучевую терапию сочетают с химиотерапией.
Химиотерапия также имеет несколько видов. Индукционный курс нужен, чтобы уменьшить размер опухоли и оценить, как ребенок реагирует на химиотерапию. Поддерживающий курс применяют для усиления эффекта от предыдущего лечения.
Обычно химиотерапевтические препараты при лечении медуллобластомы вводят внутривенно. Но иногда лекарства доставляют прямо в мозг, а именно в желудочки. Такой способ называется интравентрикулярным.
Интравентрикулярно могут вводить метотрексат — препарат, который замедляет или полностью прекращает рост опухолевых клеток. Чтобы доставить препарат в желудочки мозга, используют резервуар Оммайя, который устанавливают во время операции. Подробнее о том, из каких частей состоит резервуар Оммайя и как его имплантируют в мозг, читайте в этой статье.
Какие осложнения медуллобластомы могут возникнуть у ребенка после лечения
К сожалению, после любой медицинской процедуры могут развиться осложнения. При лечении медуллобластомы они могут возникнуть после операции, лучевой и химиотерапии.

После операции у ребенка могут развиться:
- гематома — полость в головном мозге, заполненная кровью. Удаляют обычно хирургически;
- острая гидроцефалия — возникает из-за нарушения оттока ликвора или отека мозжечка. В этом случае врачи используют комплексный подход: назначают лекарственные препараты и при необходимости проводят шунтирующие операции;
- бактериальный менингит — воспаление оболочек головного мозга. В этом случае порекомендуют курс антибиотиков;
- травма черепных нервов — может привести к нарушению слуха, речи или мимики. Обычно с этими нарушениями помогает справиться команда реабилитологов;
- трудности с глотанием, нарушение равновесия, двоение в глазах. В этом случае пациенту поможет команда реабилитологов и неврологов.
В первые четыре дня после операции может возникнуть так называемый синдром мозжечкового мутизма. У ребенка пропадает речь, хотя плач и смех сохраняются, наблюдаются мышечная слабость, нарушения координации и равновесия, а также развиваются психические расстройства, например панические атаки.
Мутизм, как правило, проходит в течение нескольких недель. Но иногда может сохраняться более длительное время. Поэтому после операции нужно проконсультироваться с нейропсихологом или неврологом. Специалист проведет нейропсихологическое тестирование и по его результатам даст рекомендации, которые помогут улучшить состояние ребенка.
Во время лучевой и химиотерапии могут быть:
- тошнота, рвота;
- выпадение волос;
- аллергические реакции;
- нарушения в работе органов, например печени, почек, сердца, мочевого пузыря;
- судороги;
- инфекции;
- чувства онемения, жжения, мурашек, покалывания в разных участках тела;
- мышечная слабость, снижение чувствительности ладоней и стоп;
- усталость, сонливость.

После завершения лечения у ребенка могут наблюдаться нарушения в росте и развитии костей скелета, работе внутренних органов и когнитивные изменения, например проблемы с запоминанием и анализом информации. В течение жизни у пациента иногда возникают сложности в сексуальной сфере и при планировании беременности.
Какой прогноз при медуллобластоме и может ли быть рецидив
Шансы на выздоровление называются прогнозом. Он зависит от многих факторов, например возраста ребенка, молекулярного и гистологического типов медуллобластомы, наличия метастазов и результатов проведенного лечения.
Родителям и другим близким ребенка бывает нелегко читать о прогнозе выживаемости. Отметим, что данные статистики не могут точно предсказать, что произойдет с конкретным ребенком. В этом случае стоит спросить об этом лечащего врача. Он сможет оценить шансы на выздоровление с учетом особенностей развития опухоли и ее реакции на лечение.
В зависимости от молекулярного типа опухоли прогноз различается:
- пятилетняя выживаемость при WNT медуллобластоме составляет больше 90%;
- SHH-типе и группе 4 — 75%;
- группе 3 — около 50%.
К факторам, которые влияют на неблагоприятный прогноз, относят возраст ребенка менее трех лет, большой остаточный объем опухоли после удаления и наличие метастазов.
Когда заболевание возвращается, врачи называют это рецидивом. При рецидиве медуллобластома часто протекает без симптомов. Поэтому обнаружить повторный рост опухоли помогают МРТ и регулярное обследование у нейроонколога и невролога.
История пациента с медуллобластомой у ребенка: случай из практики врача
Светлана Кулева, заведующая детским онкологическим отделением НМИЦ онкологии им. Н. Н. Петрова, заведующая кафедрой онкологии, детской онкологии и лучевой терапии СПбГПМУ, главный внештатный детский специалист онколог Комитета по здравоохранению Санкт-Петербурга, доцент, д.м.н.:
— В возрасте 13 лет у Ивана (имя изменено) появилось головокружение. Через две недели к этому симптому присоединились утренние тошнота и рвота, приносящая облегчение, а также головные боли. Педиатр расценила это как проявления нейроциркуляторной дистонии, и около месяца подросток наблюдался у невролога.
Только через месяц Ване выполнили МРТ головного мозга, на которой выявили новообразование червя и левого полушария мозжечка. Заболевание осложнялось гидроцефалией, которая и вызывала такие мучительные симптомы.
В тяжелом состоянии мальчик поступил в РНХИ им. А. Л. Поленова, где сначала ему выполнили ликворошунтирующую операцию, а затем удалили опухоль червя и левого полушария мозжечка. В результате гистологического исследования у мальчика была десмопластическая/нодулярная медуллобластома, WHO grade IV.
Началось длительное и трудное лечение, которое осложнилось ишемическими изменениями в головном мозге и судорогами.
Через какое-то время мы обнаружили, что опухоль распространилась по оболочкам спинного мозга. Это случилось тогда, когда все мы думали, что лечение уже закончилось.
И только спустя два года у нас все получилось. Прошло семь лет после завершения лечения, и Ване уже 22 года. Все у него хорошо. Эта счастливая история с замечательным продолжением.
Источники:
- Childhood medulloblastoma https://www.neurosurgery.columbia.edu/patient-care/conditions/childhood-medulloblastom
- Medulloblastoma https://www.cancerresearchuk.org/about-cancer/childrens-cancer/brain-tumours/types/medulloblastoma
- Клинические рекомендации. Лечение медуллобластом у детей старше четырех лет https://ruans.org/Text/Guidelines/children_medulloblastomas.pdf
- Complications of therapies for medulloblastomas in children https://ispn.guide/tumors-of-the-nervous-system-in-children/infratentorial-tumors-in-children/medull...
Обложка: ru.freepik.com